El envejecimiento no causa la enfermedad de Alzheimer, aunque esta enfermedad es más frecuente en la población anciana.
El diagnóstico precoz es la clave para una mejor evolución.
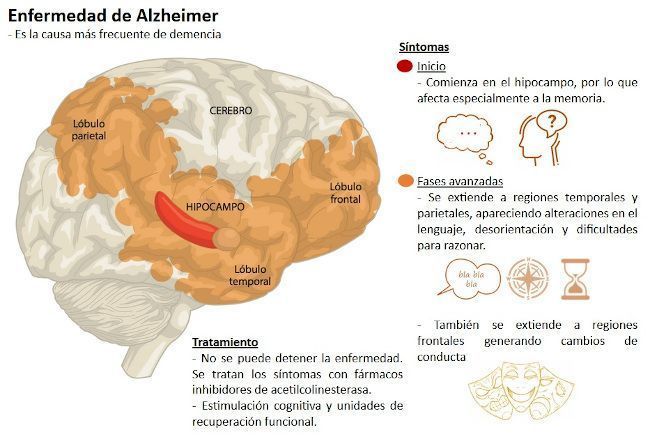
Existen tratamientos farmacológicos y no farmacológicos (actividades, programas de intervención) que mejoran los síntomas y la evolución, pero no curan la enfermedad.
Es fundamental que las actividades se centren en las capacidades que el paciente mantiene y no en los déficits.
El objetivo de todos los tratamientos es mejorar la calidad de vida del paciente y mantener su autonomía el mayor tiempo posible. En todas las fases de la enfermedad podemos «hacer algo».


 Calle Erburua s/n
Calle Erburua s/n 948 563 850
948 563 850 info@josefinaarregui.com
info@josefinaarregui.com Lunes a viernes: de 09:00 a 17:00 h.
Lunes a viernes: de 09:00 a 17:00 h.



